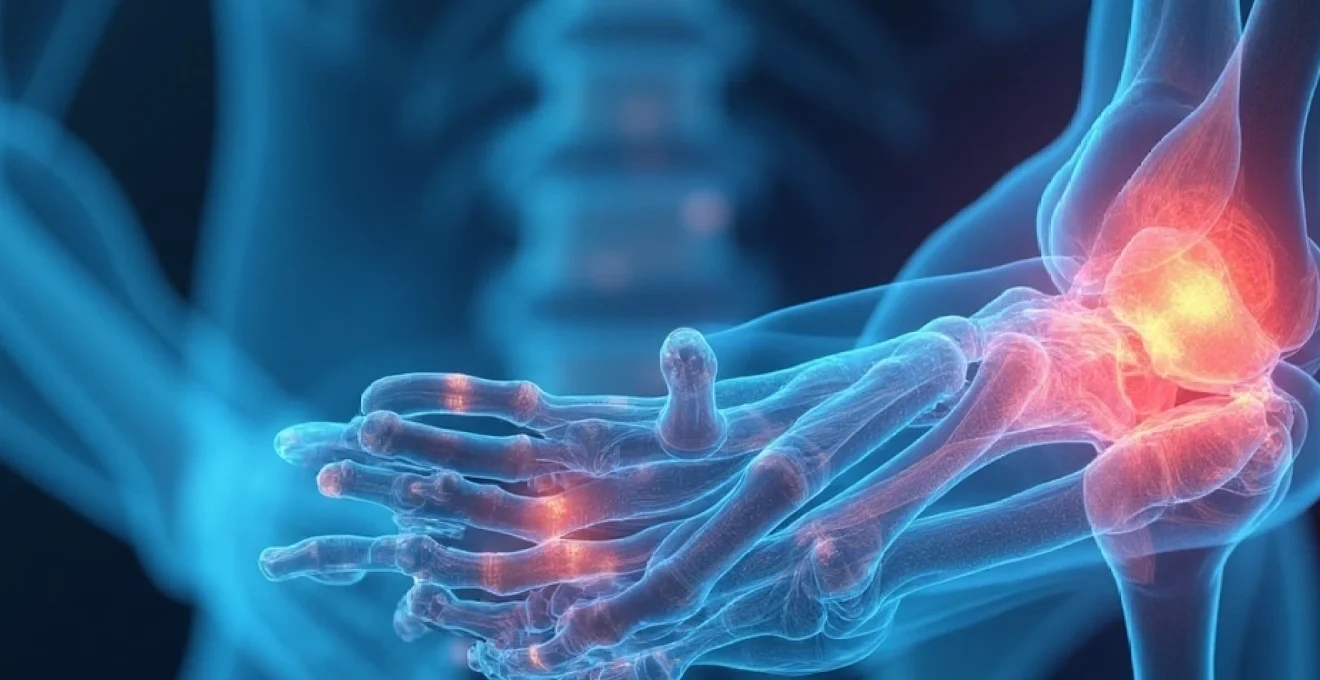
L’arthrose est une pathologie articulaire dégénérative qui affecte des millions de personnes dans le monde. Cette maladie chronique se caractérise par une détérioration progressive du cartilage articulaire, entraînant douleur, raideur et perte de mobilité. Comprendre les différentes formes d’arthrose et leurs manifestations cliniques est essentiel pour un diagnostic précoce et une prise en charge adaptée. Examinons en détail les principales catégories d’arthrose, leurs caractéristiques distinctives et les méthodes permettant de les identifier avec précision.
Classification étiologique des types d’arthrose
L’arthrose peut être classée en deux grandes catégories selon son origine : l’arthrose primaire et l’arthrose secondaire. Cette distinction est cruciale pour comprendre les mécanismes sous-jacents de la maladie et adapter les stratégies thérapeutiques.
L’arthrose primaire, également appelée arthrose idiopathique, survient sans cause apparente identifiable. Elle est généralement liée au vieillissement naturel des articulations et à des facteurs génétiques. Cette forme d’arthrose se développe progressivement au fil des années et touche souvent plusieurs articulations de manière symétrique.
En revanche, l’arthrose secondaire résulte d’une cause spécifique identifiable, telle qu’un traumatisme articulaire, une maladie métabolique ou une malformation congénitale. Cette forme d’arthrose peut apparaître à tout âge et affecte souvent une articulation de manière isolée ou asymétrique.
La compréhension de cette classification étiologique est fondamentale pour les professionnels de santé, car elle guide le diagnostic différentiel et oriente les décisions thérapeutiques. Pour les patients, cette distinction peut aider à mieux appréhender l’origine de leur condition et les facteurs de risque associés.
Arthrose primaire : caractéristiques et localisation
L’arthrose primaire est la forme la plus courante de la maladie, touchant principalement les personnes âgées de plus de 50 ans. Elle se caractérise par une dégradation progressive du cartilage articulaire, sans cause sous-jacente identifiable. Les articulations les plus fréquemment affectées sont les mains, les genoux, les hanches et la colonne vertébrale.
La prévalence de l’arthrose primaire augmente avec l’âge, touchant environ 70% des personnes de plus de 65 ans. Cette forme d’arthrose est souvent bilatérale et symétrique, affectant les articulations de manière similaire des deux côtés du corps. Les facteurs de risque incluent l’âge avancé, le sexe féminin (particulièrement après la ménopause), l’obésité et certains facteurs génétiques.
L’arthrose primaire est une conséquence naturelle du vieillissement, mais son évolution et sa sévérité peuvent être influencées par notre mode de vie et nos habitudes quotidiennes.
Arthrose digitale et ses manifestations cliniques
L’arthrose digitale, ou arthrose des doigts, est une forme fréquente d’arthrose primaire qui affecte principalement les articulations interphalangiennes distales et proximales, ainsi que l’articulation carpométacarpienne du pouce. Les manifestations cliniques typiques incluent :
- La formation de nodosités d’Heberden sur les articulations interphalangiennes distales
- L’apparition de nodosités de Bouchard sur les articulations interphalangiennes proximales
- Une douleur et une raideur articulaire, particulièrement au réveil ou après une période d’inactivité
- Une déformation progressive des doigts, pouvant entraîner une perte de dextérité
Ces changements morphologiques sont souvent accompagnés d’une diminution de la force de préhension et d’une gêne fonctionnelle dans les activités quotidiennes nécessitant une motricité fine. Le diagnostic de l’arthrose digitale repose principalement sur l’examen clinique, complété par des radiographies pour confirmer les modifications articulaires caractéristiques.
Gonarthrose : signes radiologiques et symptômes
La gonarthrose, ou arthrose du genou, est l’une des formes les plus invalidantes d’arthrose primaire. Elle affecte le compartiment fémoro-tibial médial, latéral ou fémoro-patellaire, voire l’ensemble de l’articulation du genou. Les signes radiologiques typiques de la gonarthrose incluent :
- Un pincement de l’interligne articulaire
- La présence d’ostéophytes sur les bords de l’articulation
- Une sclérose de l’os sous-chondral
- La formation de géodes (kystes) sous-chondrales
Sur le plan clinique, les patients atteints de gonarthrose présentent généralement une douleur mécanique aggravée par la marche ou la station debout prolongée. La raideur articulaire, particulièrement après une période d’inactivité, est un symptôme caractéristique. À un stade avancé, on peut observer une déformation en varus ou en valgus du genou, ainsi qu’une instabilité articulaire.
Le diagnostic de la gonarthrose repose sur une combinaison de l’examen clinique, de l’évaluation des symptômes et de l’imagerie radiologique. L’échelle de Kellgren et Lawrence est souvent utilisée pour classifier la sévérité de la gonarthrose en fonction des signes radiologiques observés.
Coxarthrose : impact sur la mobilité et diagnostic différentiel
La coxarthrose, ou arthrose de la hanche, est une forme d’arthrose primaire qui peut avoir un impact significatif sur la qualité de vie des patients. Elle se caractérise par une dégradation progressive du cartilage de l’articulation coxo-fémorale. Les symptômes typiques de la coxarthrose incluent :
- Une douleur inguinale ou fessière, parfois irradiant vers la cuisse ou le genou
- Une limitation de l’amplitude articulaire, en particulier pour la rotation interne et l’abduction
- Une boiterie à la marche, souvent plus prononcée après une période de repos
- Une difficulté à réaliser certains gestes quotidiens, comme mettre ses chaussettes ou entrer dans une voiture
Le diagnostic différentiel de la coxarthrose est crucial, car d’autres pathologies peuvent présenter des symptômes similaires. Il faut notamment exclure une tendinopathie du moyen fessier, une névralgie crurale ou une pathologie lombaire irradiante. L’imagerie, en particulier la radiographie standard du bassin de face et la radiographie de la hanche en faux profil de Lequesne, est essentielle pour confirmer le diagnostic et évaluer la sévérité de l’atteinte articulaire.
Arthrose vertébrale : cervicarthrose et lombarthrose
L’arthrose vertébrale est une forme fréquente d’arthrose primaire qui peut affecter différents segments de la colonne vertébrale. Les deux localisations les plus courantes sont la cervicarthrose (arthrose cervicale) et la lombarthrose (arthrose lombaire).
La cervicarthrose se manifeste par des douleurs cervicales, souvent associées à des raideurs et des craquements lors des mouvements du cou. Dans certains cas, elle peut s’accompagner de cervicalgies irradiantes vers les épaules ou les bras, voire de paresthésies dans les membres supérieurs en cas de compression radiculaire.
La lombarthrose, quant à elle, se caractérise par des lombalgies mécaniques, parfois associées à une raideur matinale. Elle peut également entraîner une irradiation douloureuse dans les membres inférieurs, appelée lombosciatique, en cas de compression d’une racine nerveuse.
L’arthrose vertébrale est souvent considérée comme une conséquence naturelle du vieillissement, mais ses manifestations cliniques peuvent varier considérablement d’un individu à l’autre.
Le diagnostic de l’arthrose vertébrale repose sur l’examen clinique et l’imagerie, notamment la radiographie standard et, dans certains cas, l’IRM pour évaluer l’atteinte des tissus mous et des structures nerveuses. La prise en charge thérapeutique vise à soulager la douleur, améliorer la mobilité et prévenir les complications neurologiques éventuelles.
Arthrose secondaire : causes et formes spécifiques
L’arthrose secondaire se développe à la suite d’une cause identifiable, contrairement à l’arthrose primaire. Cette forme d’arthrose peut survenir à tout âge et affecte souvent des articulations de manière asymétrique ou localisée. Les principales causes d’arthrose secondaire incluent les traumatismes articulaires, les maladies métaboliques, les pathologies inflammatoires et les malformations congénitales.
La compréhension des mécanismes sous-jacents de l’arthrose secondaire est essentielle pour une prise en charge adaptée. En effet, le traitement de la cause primaire peut parfois ralentir ou stabiliser l’évolution de l’arthrose. De plus, l’identification précoce des facteurs de risque spécifiques permet de mettre en place des stratégies préventives ciblées.
Arthrose post-traumatique : mécanismes et évolution
L’arthrose post-traumatique résulte d’une lésion articulaire antérieure, telle qu’une fracture intra-articulaire, une rupture ligamentaire ou une lésion méniscale. Cette forme d’arthrose peut se développer plusieurs années après le traumatisme initial et touche souvent des sujets plus jeunes que l’arthrose primaire.
Les mécanismes impliqués dans le développement de l’arthrose post-traumatique incluent :
- Une altération de la biomécanique articulaire suite à la lésion initiale
- Une inflammation chronique de la membrane synoviale
- Une dégradation accélérée du cartilage articulaire
- Des modifications de la structure osseuse sous-chondrale
L’évolution de l’arthrose post-traumatique peut être plus rapide que celle de l’arthrose primaire, en particulier si la lésion initiale n’a pas été correctement prise en charge. Le diagnostic repose sur l’anamnèse (antécédent de traumatisme), l’examen clinique et l’imagerie, qui peut révéler des séquelles du traumatisme initial associées aux signes classiques d’arthrose.
Arthrose métabolique : influence du diabète et de l’hémochromatose
L’arthrose métabolique est une forme d’arthrose secondaire associée à des troubles métaboliques systémiques. Deux pathologies fréquemment impliquées sont le diabète et l’hémochromatose.
Dans le cas du diabète, l’hyperglycémie chronique peut entraîner une glycation des protéines du cartilage, altérant ses propriétés mécaniques et favorisant sa dégradation. De plus, l’insulinorésistance associée au diabète de type 2 peut contribuer à l’inflammation chronique de bas grade, exacerbant le processus arthrosique.
L’hémochromatose, caractérisée par une surcharge en fer, peut provoquer une arthropathie spécifique. Le dépôt de fer dans les articulations entraîne une dégradation du cartilage et une inflammation synoviale, conduisant à une forme particulière d’arthrose, souvent polyarticulaire et symétrique.
La prise en charge de l’arthrose métabolique nécessite une approche globale, intégrant le traitement de la pathologie sous-jacente et la gestion spécifique des symptômes articulaires.
Arthrose inflammatoire : lien avec la polyarthrite rhumatoïde
L’arthrose inflammatoire est une forme d’arthrose secondaire qui se développe dans le contexte de pathologies inflammatoires chroniques, telles que la polyarthrite rhumatoïde. Bien que l’arthrose et la polyarthrite rhumatoïde soient des entités distinctes, elles peuvent coexister et s’influencer mutuellement.
Dans le cas de la polyarthrite rhumatoïde, l’inflammation chronique de la membrane synoviale peut accélérer la dégradation du cartilage articulaire et favoriser le développement d’une arthrose secondaire. Les caractéristiques cliniques de l’arthrose inflammatoire incluent :
- Une douleur articulaire plus marquée au repos et la nuit
- Une raideur matinale prolongée (supérieure à 30 minutes)
- La présence de signes inflammatoires locaux (chaleur, rougeur, gonflement)
- Une évolution plus rapide et plus agressive que l’arthrose primaire
Le diagnostic de l’arthrose inflammatoire repose sur une combinaison de critères cliniques, biologiques (marqueurs inflammatoires) et radiologiques. La prise en charge thérapeutique doit cibler à la fois le processus inflammatoire sous-jacent et les symptômes arthrosiques.
Arthrose congénitale : dysplasie de hanche et autres malformations
L’arthrose congénitale est une forme d’arthrose secondaire qui se développe sur des articulations présentant des anomalies morphologiques présentes dès la naissance. La dysplasie de hanche est l’exemple le plus fréquent d’arthrose congénitale, mais d’autres malformations articulaires peuvent également être en cause.
Dans le cas de la dysplasie de hanche, l’incongruence articulaire entre la tête fémorale et l’acétabulum entraîne une répartition anormale des contraintes mécaniques sur le cartilage. Cela conduit à une usure prématurée et au développement d’une arthrose précoce. Les caractéristiques de l’arthrose congénitale incluent :
- Une apparition des symptômes à un âge plus jeune que l’arthrose primaire
- Une progression souvent plus rapide de la dégradation articulaire
- Des déformations articulaires sp
écifiques liées à la malformation sous-jacente
Le diagnostic de l’arthrose congénitale repose sur une anamnèse détaillée, un examen clinique approfondi et une imagerie spécialisée, incluant souvent des radiographies dynamiques et une IRM. La prise en charge précoce des malformations congénitales, notamment par des interventions chirurgicales correctrices, peut parfois prévenir ou retarder le développement de l’arthrose secondaire.
Méthodes diagnostiques pour l’identification de l’arthrose
Le diagnostic précis de l’arthrose, qu’elle soit primaire ou secondaire, repose sur une approche multidimensionnelle combinant l’évaluation clinique, l’imagerie médicale et, dans certains cas, des analyses biologiques. Cette démarche diagnostique vise non seulement à confirmer la présence d’arthrose, mais aussi à en déterminer le type, la sévérité et l’impact fonctionnel.
Examen clinique : évaluation de la douleur et de la raideur articulaire
L’examen clinique constitue la pierre angulaire du diagnostic de l’arthrose. Il comprend plusieurs étapes clés :
- Anamnèse détaillée : recueil des antécédents médicaux, des facteurs de risque et de l’historique des symptômes
- Évaluation de la douleur : localisation, intensité, caractère mécanique ou inflammatoire
- Mesure de la raideur articulaire : durée du dérouillage matinal, limitation des amplitudes articulaires
- Examen physique : recherche de déformations, de crépitements, d’épanchements articulaires
L’utilisation d’échelles standardisées, telles que l’échelle visuelle analogique (EVA) pour la douleur ou le questionnaire WOMAC pour l’évaluation fonctionnelle, permet une quantification objective des symptômes et facilite le suivi de l’évolution de la maladie.
Imagerie médicale : radiographie standard vs IRM articulaire
L’imagerie médicale joue un rôle crucial dans le diagnostic et le suivi de l’arthrose. Les deux principales modalités utilisées sont :
La radiographie standard : Elle reste l’examen de première intention pour le diagnostic de l’arthrose. Les signes radiologiques caractéristiques incluent :
- Pincement de l’interligne articulaire
- Présence d’ostéophytes
- Sclérose de l’os sous-chondral
- Géodes sous-chondrales
La classification de Kellgren et Lawrence est souvent utilisée pour grader la sévérité de l’arthrose sur les radiographies.
L’IRM articulaire : Bien que plus coûteuse, l’IRM offre une évaluation plus détaillée des tissus mous et du cartilage. Elle est particulièrement utile pour :
- Détecter les lésions précoces du cartilage non visibles sur les radiographies
- Évaluer l’intégrité des structures péri-articulaires (ligaments, ménisques)
- Identifier des signes d’inflammation synoviale
L’imagerie médicale ne doit pas être interprétée isolément, mais toujours en corrélation avec les données cliniques pour établir un diagnostic précis et élaborer un plan de traitement adapté.
Analyses biologiques : marqueurs inflammatoires et métaboliques
Bien que l’arthrose ne soit pas considérée comme une maladie systémique, certaines analyses biologiques peuvent être utiles dans le cadre du diagnostic différentiel ou pour évaluer la composante inflammatoire de la maladie. Les principaux examens incluent :
- Marqueurs inflammatoires : VS, CRP (peuvent être légèrement élevés en cas de poussée congestive)
- Facteur rhumatoïde et anticorps anti-CCP (pour exclure une polyarthrite rhumatoïde)
- Uricémie (pour écarter une goutte)
- Bilan phosphocalcique et dosage de la vitamine D (en cas de suspicion d’ostéoporose associée)
Des biomarqueurs spécifiques de l’arthrose, tels que le CTX-II urinaire ou le COMP sérique, sont actuellement à l’étude mais ne sont pas encore utilisés en routine clinique.
Stratégies thérapeutiques adaptées aux différentes formes d’arthrose
La prise en charge de l’arthrose nécessite une approche personnalisée, tenant compte du type d’arthrose, de sa localisation, de sa sévérité et des caractéristiques individuelles du patient. Les objectifs thérapeutiques sont multiples : soulager la douleur, améliorer la fonction articulaire, ralentir la progression de la maladie et maintenir la qualité de vie.
Les stratégies thérapeutiques reposent sur une combinaison de traitements non pharmacologiques, pharmacologiques et, dans certains cas, chirurgicaux :
- Mesures non pharmacologiques : éducation thérapeutique, activité physique adaptée, perte de poids si nécessaire, physiothérapie
- Traitements pharmacologiques : antalgiques, anti-inflammatoires non stéroïdiens (AINS), infiltrations de corticoïdes ou d’acide hyaluronique
- Interventions chirurgicales : arthroscopie, ostéotomie, arthroplastie (prothèse articulaire)
Le choix de la stratégie thérapeutique dépend de plusieurs facteurs, notamment le type d’arthrose :
Pour l’arthrose primaire : L’accent est mis sur la gestion des symptômes et le maintien de la fonction articulaire. Les traitements non pharmacologiques, tels que l’exercice physique et la perte de poids, jouent un rôle central. Les antalgiques et les AINS sont utilisés pour soulager la douleur, tandis que les infiltrations peuvent être envisagées en cas de poussées congestives.
Pour l’arthrose post-traumatique : La prise en charge inclut souvent une rééducation fonctionnelle intensive et peut nécessiter des interventions chirurgicales précoces pour corriger les anomalies biomécaniques résultant du traumatisme initial.
Pour l’arthrose métabolique : Le traitement de la pathologie sous-jacente (diabète, hémochromatose) est primordial. La gestion de l’arthrose elle-même suit les principes généraux, avec une attention particulière à la prévention des complications liées à la maladie métabolique.
Pour l’arthrose inflammatoire : L’utilisation de traitements anti-inflammatoires plus puissants, voire de traitements de fond immunomodulateurs, peut être nécessaire en plus des mesures symptomatiques classiques.
La prise en charge de l’arthrose doit être dynamique et régulièrement réévaluée pour s’adapter à l’évolution de la maladie et aux besoins changeants du patient.
Prévention et gestion des facteurs de risque de l’arthrose
La prévention de l’arthrose et la gestion de ses facteurs de risque sont essentielles pour réduire l’incidence de la maladie et ralentir sa progression chez les personnes déjà atteintes. Les stratégies préventives ciblent principalement les facteurs de risque modifiables et s’articulent autour de plusieurs axes :
Contrôle du poids : L’obésité est un facteur de risque majeur, en particulier pour l’arthrose du genou et de la hanche. Une perte de poids, même modeste, peut significativement réduire le risque de développer une arthrose ou améliorer les symptômes chez les patients arthrosiques.
Activité physique régulière : L’exercice renforce les muscles entourant les articulations, améliorant leur stabilité et réduisant le stress mécanique. Les activités à faible impact comme la natation, le vélo ou la marche sont particulièrement recommandées.
Prévention des traumatismes : Pour l’arthrose post-traumatique, la prévention passe par le respect des règles de sécurité dans le sport et au travail, ainsi que par une prise en charge adaptée des lésions articulaires aiguës.
Ergonomie et aménagement du poste de travail : Pour les personnes exposées à des contraintes professionnelles (port de charges lourdes, mouvements répétitifs), l’adaptation du poste de travail et la formation aux gestes et postures peuvent prévenir le développement de l’arthrose.
Gestion des pathologies associées : Le contrôle optimal des maladies métaboliques comme le diabète ou l’hémochromatose peut réduire le risque d’arthrose secondaire.
Supplémentation nutritionnelle : Bien que les preuves soient limitées, certaines études suggèrent que la supplémentation en vitamine D, en oméga-3 ou en antioxydants pourrait avoir un effet protecteur contre l’arthrose.
En conclusion, la compréhension des différentes formes d’arthrose, de leurs mécanismes physiopathologiques et de leurs facteurs de risque permet une approche plus ciblée et efficace dans la prévention et la prise en charge de cette pathologie complexe. Une stratégie globale, combinant mesures préventives, traitements adaptés et suivi régulier, offre les meilleures chances de maintenir la qualité de vie des patients atteints d’arthrose à long terme.